Нужна система снабжения

Обозреватель «Известий» Инна Зубарева расспросила главного трансплантолога страны, директора ФНЦ трансплантологии и искусственных органов им. академика В.И. Шумакова, профессора, академика РАМН, доктора медицинских наук Сергея Готье о достижениях отечественной трансплантологии, о проблеме донорства в России и об отношении общества к пересадке органов.
На каком уровне сегодня находится отечественная трансплантология?
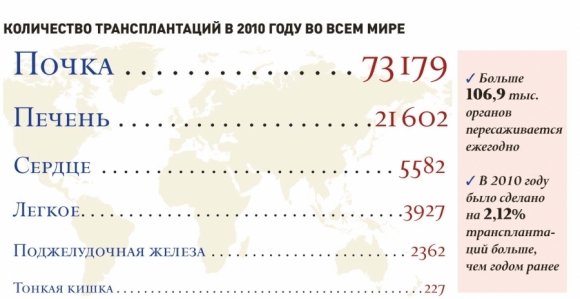
 До 2000-х годов трансплантологии в нашей стране уделялось минимальное внимание. Пока во всем мире ее развивали, мы развивали другие области медицины. В Европе, Америке, Австралии, Японии трансплантология с каждым годом приобретала все большее значение. Это очень наукоемкое направление медицины, которое «тянет» за собой развитие многих других отраслей: фундаментальной науки, техники и т. д. Все это требует больших финансовых затрат. В настоящее время в России выполняется только десятая часть трансплантаций, необходимых для обеспечения минимальных потребностей населения в такой медицинской помощи. Мы выполняем одну тысячу пересадок почки в год, а необходимо – минимум четыре тысячи, а лучше – семь. Что касается трансплантации сердца, то мы должны делать тысячу пересадок в год, а делаем сто.
До 2000-х годов трансплантологии в нашей стране уделялось минимальное внимание. Пока во всем мире ее развивали, мы развивали другие области медицины. В Европе, Америке, Австралии, Японии трансплантология с каждым годом приобретала все большее значение. Это очень наукоемкое направление медицины, которое «тянет» за собой развитие многих других отраслей: фундаментальной науки, техники и т. д. Все это требует больших финансовых затрат. В настоящее время в России выполняется только десятая часть трансплантаций, необходимых для обеспечения минимальных потребностей населения в такой медицинской помощи. Мы выполняем одну тысячу пересадок почки в год, а необходимо – минимум четыре тысячи, а лучше – семь. Что касается трансплантации сердца, то мы должны делать тысячу пересадок в год, а делаем сто.
С чем связано такое отставание?
Оно не связано с отсутствием финансовых средств. В последние годы правительством РФ большое внимание уделяется финансированию медицины. Медицинские учреждения ряда субъектов Российской Федерации получают федеральные дотации на выполнение различных высокотехнологичных операций, в том числе трансплантаций. Это очень большой шаг навстречу медицине. Я помню, еще десять лет назад мы просто не могли госпитализировать пациента на трансплантацию, потому что не было денег. Сейчас операции по пересадке органов полностью обеспечиваются государством. На каждого пациента выделяется 808 тысяч рублей. Мы укладываемся в этот бюджет, и пациент ничего не платит сам, ничего не покупает. Таким образом, 60% трансплантаций, выполняемых в нашей стране за год, были проведены за счет федерального бюджета, остальные 40% – за счет бюджетов регионов.
Наше учреждение имеет наибольший в стране госзаказ – 240 трансплантаций в год. На 2012 год мы тоже имеем госзаказ на 240 трансплантаций. Мы могли бы сделать и больше, под конец года обычно нам предлагают дополнительное финансирование. Мы вынуждены отказываться, так как центр крайне ограничен количеством донорских органов.
Почему так сложно получить донорский орган?
Из 83 регионов России только 17 как-то участвуют в обеспечении собственного населения трансплантационной помощью. Это значит, что в медицинских учреждениях этих регионов ведутся работы по укреплению донорской базы. У нас нет специального закона, который бы обязывал врачей разных специальностей работать над обеспечением трансплантологов донорскими органами. Есть закон о трансплантации (Закон РФ от 22 декабря 1992 года № 4180-I), о котором мало кто знает. Согласно этому документу в России действует так называемая презумпция согласия: если человек в течение жизни не отказался от передачи своих органов после смерти, значит он согласен на это. Часто даже работники правоохранительных органов понятия об этом не имеют. Последние наши совместные с Минздравсоцразвития усилия – разработка нового закона, который будет регламентировать всю работу по донорству, кто за что должен отвечать. Иначе прогресса в этой области не будет.
Сейчас вся эта работа ведется на добровольных началах. Она держится на людях с медицинским образованием, современных, которые знают, что такое смерть мозга (до сих пор, к сожалению, многие реаниматологи в стране не знают, как ставится диагноз «смерть мозга»). Это препятствие, которое нам следует преодолеть в нашей профессиональной жизни и в общественном сознании. Теряя возможность использования донорских органов от одного погибшего, мы тем самым лишаем как минимум 5 человек шанса на продолжение жизни.
Ресурс – огромный, но его нужно «раскачать». Это достигается общественными связями, медицинским образованием, административными распоряжениями. Если главе администрации какого-либо субъекта Федерации хочется, чтобы население получало трансплантологическую помощь, он должен об этом думать, должен заставлять главных врачей работать в этом направлении. Многим главным врачам это совершенно не нужно, у них своих проблем достаточно. Им не нужно, чтобы родственники погибшего пациента начинали жаловаться, даже если врачи действовали в рамках закона.
Сколько в среднем пациенту в вашей клинике приходится ждать пересадки?
Это зависит от состояния пациента. Пациенты, госпитализированные на трансплантацию сердца, вообще не ждут операции, потому что ждать им просто нельзя. Лист ожидания у меня на столе лежит, но с точки зрения трансплантологии это вообще не лист ожидания – 14 человек. В прошлом году и в начале этого года мы пересадили много сердец, и лист ожидания уменьшился. Чем в более стабильном состоянии находится пациент, тем дольше он может ждать идеального органа.
Вы обмениваетесь опытом с коллегами из других регионов страны?
Конечно. У нас здесь учебный центр, и те люди, которые собираются открывать свои центры в регионах, проходят здесь стажировку, получают соответствующий документ. На каждый вид трансплантации необходимо разрешение Минздравсоцразвития России, а министерство советуется с нами. Нас часто приглашают на первые пересадки. Недавно, например, мы сделали две первые трансплантации в Казани: первую печень и первое сердце.
Приятно, что все больше центров в России начинают пересаживать печень. Но пока перекосы в стране жуткие. Из 200 операций по пересадке печени, сделанных в прошлом году, 91 была проведена в нашем центре.
Расскажите о техническом оснащении вашего института.
Мы стараемся идти в ногу со временем. Используем новейшие системы вспомогательного кровообращения, очистки крови. У нас четыре аппарата ЭКМО (экстракорпоральная мембранная оксигенация). ЭКМО временно заменяет сердце и легкие. Недавно мы отключили от аппарата молодую пациентку, она поступила к нам в крайне тяжелом состоянии, но после недели с ЭКМО ее сердце восстановилось.
Религия – помощник в вашем деле?
Какого-то противодействия посмертному донорству со стороны православной церкви нет. Но, на мой взгляд, церковь еще мало уделяет внимания этому аспекту. Испанцы, например, за три года полностью избавились от листов ожидания на трансплантацию. И огромную роль в этом деле сыграла католическая церковь. Впрочем, и испанские средства массовой информации не остались в стороне. Сегодня там все население вовлечено в идею использования своего национального ресурса, я имею в виду органы. Нам тоже необходимо работать в этом направлении, изменить взгляд российского общества на вопросы донорства.
Дела сердечные
Интересно, что мировая трансплантология зародилась именно в России. Основоположником этой отрасли медицины стал русский ученый-экспериментатор Владимир Демихов. Еще в 1937 году он впервые в мире пересадил созданное им искусственное сердце собаке. Тогда его работа была признана несовместимой с коммунистической моралью, и лишь в 1997 году к ученому пришло официальное признание.
Учеником Демихова называл себя кардиохирург Кристиан Барнард, который в ночь со 2 на 3 декабря 1967 года в больнице Грооте Схюр (Кейптаун, ЮАР) впервые в мире произвел успешную трансплантацию сердца человеку. Орган 25-летней Дениз Дерваль, погибшей от тяжелой травмы мозга, был пересажен 53-летнему Луису Вашкански.
4 ноября 1968 года группа врачей Военно-медицинской академии имени С.М. Кирова и Института хирургии имени А.В. Вишневского впервые в СССР произвели пересадку сердца 25-летней женщине. Она прожила около полутора суток.
В 1971 году права на такую же попытку сумел добиться Глеб Соловьев, а в 1974-м – Владимир Бураковский. Но эти операции были неудачными. В последующие двадцать лет весь мир накапливал опыт по трансплантации сердца, советским же хирургам приходилось лишь наблюдать за этим процессом, пока наконец в 1987 году Валерий Шумаков не пересадил сердце сибирячке Александре Шальковой.
Искусственное сердце
Ситуации, когда нуждающемуся в донорском сердце пациенту невозможно по тем или иным причинам в короткий срок трансплантировать орган, нередки. Именно в таких случаях нужны приборы, замещающие функции человеческого сердца. К сожалению, наши трансплантологи до сих пор не имеют отечественных приборов. Такие аппараты приходится покупать за рубежом, и стоят они дорого, около 7 млн рублей каждый. Впрочем, российские ученые уже близки к тому, чтобы отдать в производство прибор, замещающий левый желудочек сердца человека. В этом году центр Шумакова закончит клинические испытания. Пока прибор будет работать в теле человека, собственное сердце пациента сможет восстановиться либо пациента подготовят к пересадке. Недавно искусственный желудочек испытали на трехмесячном теленке. Животное весит около 80 кг, а его сердце перекачивает примерно 5 литров крови, что делает теленка идеальным подопытным. Эксперимент прошел удачно. Животное прожило больше трех месяцев. Теленок мог бы и дальше вести активный образ жизни, просто ученые выполнили все задачи.
«Разработки в области искусственного сердца, конечно, наиболее заметные и интересные. Но есть направления работы нашего центра, перспективы которых сложно переоценить: тканевая инженерия, регенеративная медицина, – считает заместитель директора по научной работе, зав. лабораторией клинической и экспериментальной биохимии, доктор медицинских наук, профессор Ольга Шевченко. – Активно разрабатываются искусственные системы, замещающие живой хрящ, живую трахею, которые восполнят собственные ткани.